Carcinoma del collo dell’utero
Nel 99.7% dei carcinomi della cervice analizzati sono state identificate sequenze di DNA di HPV.
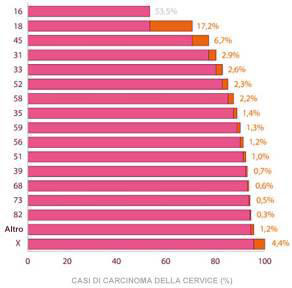
In particolare il tipo di HPV più frequentemente identificato è l’HPV16, in percentuali differenti nelle diverse macroaree del mondo considerate.
Il secondo ceppo più frequentemente identificato nei tumori di tutto il mondo è l’HPV18, anche se in alcune macroaree le sua percentuale è inferiore o si avvicina molto a quella del 45, 31 o 33.
1.Trasmissione dell’HPV
L’infezione genitale da HPV, nella grande maggioranza dei casi, viene trasmessa attraverso un contatto sessuale pelle a pelle o mucosa con mucosa. Esiste anche la possibilità, seppur molto rara, che l’infezione possa essere trasmessa tramite fomiti (asciugamani, indumenti intimi, ecc.) o che si abbia una trasmissione materno fetale.
Non è necessario che il rapporto sessuale sia penetrativo e alle volte l’infezione al collo dell’utero può dipendere dal trasferimento di un’infezione da HPV originariamente presente all’introito vaginale.
Vista la comune via di trasmissione, ceppi diversi di HPV tendono ad essere trasmessi insieme portando ad un’alta proporzione di infezioni multiple concomitanti, sia in donne sia in uomini.
Il profilattico non protegge completamente dall’infezione da HPV, non comprendendo completamente tutta la regione genitale maschile, ma alcuni studi hanno dimostrato che il suo utilizzo consistente riduce il rischio di infezione vulvovaginale e cervicale nella donna.
2.La reale diffusione dell’HPV
Calcolare la reale diffusione dell’infezione risulta molto difficile in quanto si tratta di un’infezione transitoria che molto spesso non lascia alcun segno di sé e non sempre si crea un’immunità persistente. L’infezione da HPV è una delle infezioni sessualmente trasmissibili tra le più comuni in tutto il mondo. La maggior parte delle donne sessualmente attive nel mondo è venuta a contatto almeno una volta nella vita da uno o più ceppi di HPV e non è possibile sapere chi e quando l’ha trasmessa. Ad ogni modo, non importa chi la trasmette: l’importante è la risposta dell’ospite nei confronti del virus.
3. Le manifestazioni dell’HPV
L’infezione da HPV viene spesso rappresentata come un iceberg: ciò che si rende visibile è solo la punta, mentre la maggior parte delle infezioni rimane nascosta ed è molto più rilevante in termini di incidenza (non certo di importanza clinica).
- Condilomi rilevabili clinicamente.
- 4% Infezione subclinica rilevabile con colposcopia/colpocitologia.
- 10% infezione subclinica rilevabile solo con la ricerca di HPV-DNA.
- 60%Infezione pregressa rilevabile con la ricerca di anticorpi.
Per questo si può affermare che l’infezione da HPV è frequentissima mentre le sue manifestazioni più comuni, i condilomi, sono a confronto un evento raro e ancor più rare sono le lesioni pretumorali del collo dell’utero. Il tumore della cervice, in questi termini, diventa un evento assolutamente eccezionale.
Su 100.000 donne, 1.000 hanno una infezione virale persistente, 100 hanno CIN3, 10 sviluppano il tumore.
L’infezione da HPV ad alto rischio è molto comune e nella maggioranza degli individui si risolve spontaneamente o viene soppressa dall’immunità cellulo-mediata entro 1 o 2 anni dall’esposizione.
Non è ancora chiaro se l’infezione si risolva con una completa eliminazione del virus o mantenendolo in forma latente nelle cellule basali dell’epitelio, dove il virus si replica a bassi livelli senza che ci sia una completa espressione virale.
Il secondo picco di infezioni da HPV che si registra in alcune popolazioni, intorno ai 45-55 anni di età, può essere legato alla riemergenza di infezioni latentizzate, dovuta all’invecchiamento dei controlli cellulo-mediati immunitari, così come a nuovi partner o a un effetto di coorte.
4.La progressione del virus
Circa il 15% delle donne infettate non riesce ad eliminare efficacemente il virus e la persistenza di HPV ad alto rischio è il maggiore fattore di rischio per lo sviluppo di carcinomi ano-genitali
Nel tempo aumenta il rischio di progressione verso una lesione pretumorale, mentre la probabilità di clearance dell’infezione oramai persistente si riduce.
Importante considerare che i ceppi di HPV più persistenti tendono a essere anche i più comuni. Infatti la prevalenza corrisponde all’incidenza moltiplicata per la durata. Inoltre la prevalenza viene modificata da fattori quali l’identificazione e il trattamento, che sono più comuni in lesioni causate da HPV16 rispetto ad altri tipi di HPV.
5. Persistenza dell’HPV e rischi a confronto
Il rischio relativo di tumore al collo dell’utero in caso di positività all’HPV16 risulta pari a 434, se confrontato con il rischio delle donne negative all’HPV.
- Il rischio di tumore cervicale in chi è positivo all’HPV16 è 434 volte superiore rispetto a chi è negativo.
- Il rischio di tumore al polmone in un maschio bianco fumatore rispetto ad un non fumatore è solo 8 volte superiore.
- Il rischio di tumore della mammella nelle donne in terapia sostitutiva emerso dal noto studio WHI, è solo 1.3 volte superiore.
La persistenza dell’HPV16 e 18, in particolare, mette a maggior rischio di sviluppare una lesione pretumorale di alto grado o un carcinoma in donne che abbiano già delle alterazioni citologiche o meno, rispetto alla persistenza di altri ceppi virali ad alto rischio.